Общие сведения о сыпи
Для объективной оценки сыпи необходимы:
- данные анамнеза,
- наличие инфекционных заболеваний среди окружающих,
- перенесенные заболевания в прошлом,
- склонность к аллергии,
- прием медикаментов,
- тщательный клинический осмотр больного,
- современное лабораторное обследование.
Трудности диагностики инфекционных сыпи:
- Причастность новых возбудителей (вирусов) к возникновению сыпи.
- Часто атипичное течение заболевания (корь, ВИЧ-инфекция) и учащение аутоиммунных заболеваний, протекающих с синдромом сыпи.
- Установление диагноза на основании клинических симптомов.
- Широкое использование диагноза атопический дерматит, что ошибочно приводит к «ликвидации» кори, краснухи и другой инфекционной сыпи.
- Отсутствие возможности лабораторного подтверждения диагноза (парвовирусы, ВГЧ-6, энтеровирусы). Но с появлением современных тестовых систем, диагностика многих из них стала доступной.
Диагностика сыпи
Принципы диагностики сыпи
- Морфология элементов.
- Динамика появления сыпи.
- Этапность.
- Локализация.
- Сочетание с лихорадкой.
- Сочетание с энантемой.
- Сочетание с др. клиническими проявлениями (гепато- и спленомегалия, лимфаденопатия).
- Сочетание с первичным аффектом.
Виды сыпи
- Мономорфная — состоит только из одного морфологического элемента (розеолы при краснухе, петехии при геморрагическом васкулите, пузырьки при ветряной оспе, волдыри при крапивнице).
- Полиморфная — из нескольких первичных или вторичных элементов. Встречается при большинстве инфекционных заболеваний. Чаще всего полиморфность развивается в результате эволюции первичных элементов.
Сыпь может быть ограниченной и распространенной.
Высыпания могут быть расположены симметрично, ассиметрично или по ходу нервно-сосудистых пучков.
Сливаются или остаются изолированными, образуя геометрические фигуры (круг или овал при кольцевидной эритеме).
Сыпь может иметь характерную локализацию на разгибательной поверхности предплечий и плеч, на волосистой части головы, за ушными раковинами и т.д.
Причины появления сыпи при инфекционных заболеваниях:
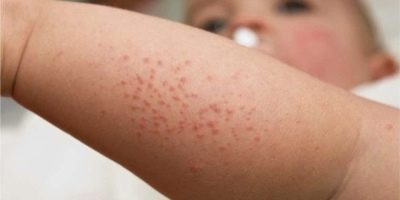
- Очаговая реакция на внедрение возбудителя (сибирская язва).
- Гематогенное распространение при генерализации инфекции (менингококковая инфекция).
- Воздействие токсинов (скарлатина).
- Реакция антиген-антитело (иерсиниоз).
Дифференциальная диагностика сыпи
Первичные элементы сыпи — появляются на неизмененной коже
Розеола — пятнышко 2-4 мм, формирующееся за счет локального расширения сосудов кожи и исчезает при надавливании (диаскопия) пальцем или предметным стеклом.
Мелкоточечная сыпь — мелкие красные пятнышки (1 мм), как правило, на фоне гиперемированной кожи; сгущаются в области складок, изменяя их цветность (симптом Пастиа), исчезают при надавливании.
Пятнистая сыпь (macula) — локальное расширение сосудов различной формы (5-20 мм):
мелкопятнистая (5-10 мм) и крупнопятнистая (11-20 мм).
Папула — бесполостное поверхностно расположенное образование, выступающее над уровнем кожи (псориаз, красный плоский лишай). При инфекционных болезнях — воспалительная.
Эритема — обширная гиперемия в результате слияния пятен d 11-20 мм, фестончатые края отсутствуют. За счет расширения сосудов подсосочкового сплетения, воспалительный процесс отсутствует, отмечается небольшое возвышение над уровнем кожи. Может достигать больших размеров (до 50 мм).
Бугорок — бесполостное образование, воспалительный инфильтрат глубоко в дерме с образованием гранулемы, возвышается над поверхностью кожи, имеет четкие границы и тенденцию к группировке, при пальпации — плотный инфильтрат в коже. Чаще всего ассоциирован
со специфическими инфекциями.
Узел — ограниченное плотное образование 6-10 мм в глубоких слоях дермы и подкожно - жировой клетчатки, возвышается над уровнем кожи, безболезненный при пальпации.
Волдырь — бесполостной элемент (ограниченный отек сосочкового слоя кожи), розовато-красная окраска по периферии и белая в центре элемента, быстро появляется и быстро исчезает,
сопровождается зудом.
Пузырек — мелкое полостное образование с серозным содержимым, развивается в эпидермисе на границе с дермой (1,5-5 мм). При присоединении вторичной инфекции, образуется пузырек с
гнойным содержимым — пустула.
Пузырь (bulla) — формируется при увеличении размеров пузырька с отслойкой эпидермиса большой площади. Полостное образование от 5-10 мм и более, как правило, однокамерное с серозным или серозно-геморрагическим содержимым.
Геморрагии — кровоизлияние в кожу (связано с токсическим влиянием бактерий, например, при их разрушении).
Петехии — точечные; пурпура (2-5 мм), экхимозы — более 5мм, не исчезают при надавливании.
Тромбоцитопеническая пурпура — очаги кровоизлияния на кожи и во внутренних органах.
Вторичные элементы сыпи — результат эволюции первичных элементов
Эрозии — дефект эпидермиса.
Язва — дефект эпидермиса, дермы и может быть подлежащих тканей.
Дисхромия — нарушение пигментации.
Чешуйка — отторгающиеся клетки рогового слоя (мелко-крупнопластичатое, отрубевидное).
Корка — высыхание экссудатов других элементов сыпи.
Рубец.
Примеры эволюции первичных элементов:
пятно, папула → шелушение → пигментация;
пузырек, пузырь, поверхностная папула → эрозия → корка → шелушение → пигментация;
бугорок, узел, глубокая пустула → язва → корка → рубец.
Признаки сыпи
Необходимые признаки, которые нужно определить для дифференциальной диагностики сыпи
-
- Срок ее появления (день болезни).
- Интенсивность (количество элементов).
- Излюбленная локализация.
- Порядок высыпания (одномоментное появление, этапное, «подсыпание»).
Характер элементов, их дальнейшие метаморфозы и сроки исчезновения.
Фон кожи, на котором выявлена сыпь.
Розеолезная сыпь
Характерна для: брюшного тифа, паратифа А и В, сыпного тифа, болезни Брилла, блошиного и клещевого сыпного тифа, внезапной экзантемы, псевдотуберкулеза, лептоспироза, вторичного сифилиса, укусов комаров.
Брюшной тиф, паратифы А и В
У 70-80% больных. Если на определенном этапе заболевания удалось обнаружить характерную сыпь, с большой долей вероятности с высокой достоверностью, может быть выставлен клинический диагноз.
Позднее появление — на 7-10 день. Характерна мономорфность с небольшим количеством элементов (единичные), которые исчезают
через 2-4 дня.
Локализация: верхние отделы живота, нижние отделы грудной клетки.
Характерен феномен «подсыпания».
Первичное поражение — лимфатический аппарат тонкой кишки с последующей диссеминацией возбудителя по всему организму.
Гепатоспленомегалия, лейкопения.
На определенных этапах возможна брадикардия.
Подтверждение — соответствующее лабораторное тестирование.
Внезапная экзантема
Основная этиологическая роль отдается вирусам герпеса, особенно 6 и 7 типов.
Чаще встречается у детей, у взрослых — редко. На 3-4 день болезни появляется обильная сыпь, особенно на спине.
Сохраняется 2-3 дня и сопровождается высокой лихорадкой.
Мелкоточечная сыпь
Характерна для: скарлатины, стафилококковой инфекции, псевдотуберкулеза, токсикодермии, медикаментозной сыпи.
Скарлатина
Характеризуется появлением сыпи в первый же день болезни.
Чаще всего — это мономорфная сыпь на фоне гиперемированной кожи (концентрация в естественных складках) с бледным носогубным треугольником.
Кратковременная лихорадка, ангина, малиновый язык, пылающий зев.
Через 5-7 дней на месте появления сыпи, начинается шелушение. Чем обильнее сыпь, тем сильнее шелушение (может быть отрубевидным или пластинчатым). Сначала появляется на шее и туловище. К концу второй недели начинается шелушение вокруг ногтевых валиков, толстый
эпидермис ладоней и подошв отслаивается пластами.
Стафилококковая инфекция
Наличие стафилококкового заболевания: остеомиелит, артрит, другие гнойные заболевания. В отличие от скарлатины
Сыпь чаще на 3-4 день болезни. Исчезнув может вновь появиться.
Возникновению сыпи предшествуют гнойные очаги: фурункул, панариций, абсцесс и т.д.
Несвойственен регионарный лимфаденит.
Псевдотуберкулез (скарлатиноподобная лихорадка)
Сыпь (полиморфная) появляется на 3-4 день болезни или позже.
Общая гиперемия, симптом «носков», «перчаток», «капюшона». Сочетание этих симптомов возможно только при псевдотуберкулезе.
Характерно отсутствие ангины. Возможны катаральные явления, малиновый язык, но не наблюдается таких выраженных проявлений как при скарлатине.
Может сопровождаться поражением других органов и систем, в первую очередь ЖКТ с развитием терминального илеита, увеличением печени и селезенки. Длительная лихорадка 7-10 дней.
Пятнистая сыпь
Присутствует при различных заболеваниях инфекционного и неинфекционного генеза: корь, краснуха, инфекционная эритема Розенберга, инфекционный мононуклеоз, трихинеллез, лептоспироз, лихорадка Цуцугамуши, энтеровирусная экзантема, сифилис вторичный, розовый лишай, медикаментозный дерматит.
Корь
Заболеваемость корью увеличилась с 2015 года в связи с уменьшением иммунной прослойки населения.
Отмечается катаральный синдром и появление сыпи на 3-4 день заболевания.
Очень характерная этапность высыпаний: сначала голова и шея, а затем туловище. Исчезновение сыпи также этапное — в обратном порядке.
Сыпь полиморфная: крупнопятнистая, папулы-пятна-слившаяся сыпь-шелушение. Чаще всего появляется после температурного вреза (небольшое снижение с последующим подъемом).
Пятна Бельского-Филатова-Коплика на слизистой щек и нижней губы появляются до высыпаний и исчезают с появлением сыпи
Краснуха
Сыпь появляется на 1-2 день болезни по всему телу на фоне неизмененной кожи.
Мелкопятнистая, не сливается, сохраняется 2-3 дня.
Легкое течение болезни (относительно других инфекций) с увеличением затылочных и заднешейных лимфоузлов, что является важным диагностическим критерием.
Излюбленная локализация сыпи: разгибательная поверхность (над суставами), лицо, бедра, ягодицы.
Инфекционная эритема Розенберга

Сыпь появляется на 4-6 день болезни на конечностях, сгущается над крупными суставами и на ягодицах, на лице отсутствует, на туловище — единичные.
Сначала появляются мелкие пятна, которые затем увеличиваются и сливаются в эритематозные поля..
Сохраняются до 5-6 дней с последующим шелушением.
Лицо гиперемировано, выраженные катаральные явления, лихорадка разной степени выраженности, гепатоспленомегалия.
Инфекционный мононуклеоз
Кореподобная сыпь, которая за несколько часов распространяется по всему телу. Чаще всего появляется у молодых людей.
Отмечается лимфоаденопатия (2-3 и более региона), гепатоспленомегалия, тонзиллит (некротические ангины), атипичные мононуклеары в периферической крови более 10-12%.
Лептоспироз
Встречается редко.
Сыпь появляется на 6-7 день болезни и равномерно распределяется по всему телу, сопровождается зудом. Крупные пятна могут сливаться в эритематозные поля. Исчезает через 4-6 дней с шелушением.
Характерны миалгии, особенно в икроножных мышцах; гепатоспленомегалия, поражение почек.
Трихинеллез
В анамнезе употребление недостаточно обработанного мяса за 1-4 недели до заболевания. Чем продолжительнее инкубационный период, тем тяжелее протекает заболевание. Кореподобная сыпь.
Отек лица на фоне лихорадки, болезненность мышц, высокая эозинофилия (может достигать 50-80%).
Гельминтозы
В острый период (миграция) возможна аллергизация макроорганизма с появлением высыпаний. Характерна эозинофилия.
Папулезная сыпь
Как правило, является компонентом полиморфной сыпи (или стадией развития), если речь идет об инфекционном заболевании.
Встречается при наличии: контагиозного моллюска, вторичного сифилиса.
Везикулярная сыпь
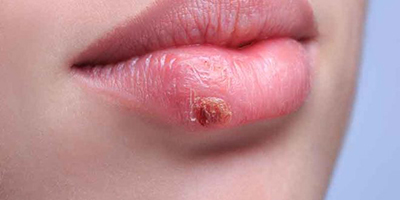
Длительное латентное течение. Манифестация при снижении иммунитета с выраженным зудом и болезненностью элементов.
ВПГ-1 — вокруг рта, ВПГ-2 — в области половых органов.
Характерная эволюция: пятнышко → везикула → пустула (возможно) → корочка.
Ветряная оспа
Генерализованная герпетическая инфекция.
Характерен полиморфизм сыпи с появлением на 1-3 день болезни по всему телу, на волосистой части головы и слизистых оболочках.
Длительность 5-7 дней с подсыпанием.
Опоясывающий лишай (герпес зостер)
Реактивация латентной герпетической инфекции. Односторонний процесс по ходу нервных стволов.
Характерен выраженный болевой синдром в месте будущих высыпаний за 1-3 дня до этого.
Сопровождается выраженной лихорадкой и интоксикацией.
Болезнь Hand-Foot-Mouth — вирусная пузырчатка
Энтеровирусное поражение кожи и слизистых.
Характерно одновременное поражение кожи кистей (особенно ладоней), стоп и слизистых оболочек.
Это везикулезные и единичные афтозные элементы.
Выраженная болезненность элементов, особенно в ротовой полости.
Буллезная форма рожи
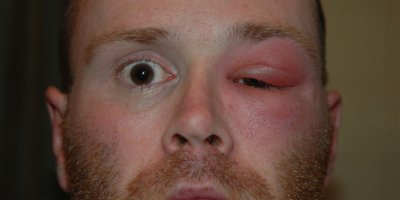
Крупные пузыри, которые возникают через 3-5 дней на фоне эритемы. Пузыри спадают с формированием бурых корок, которые заживают через 2-3 недели..
Геморрагическая сыпь
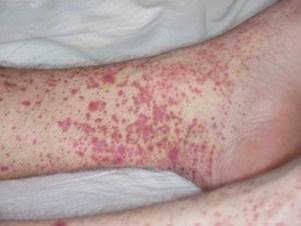
Является проявлением геморрагического синдрома.
Сопровождается общей интоксикацией, высокой лихорадкой + кровотечениями из носа, кровоизлияниями в склеры, кровоподтеками в местах инъекций, при тяжелом течении — кровотечениями (ЖКТ, маточные).
Классический пример геморрагической сыпи — менингококкцемия
Острое начало заболевания с ознобом и лихорадкой.
Высыпания появляются на 1-2 день в виде неправильной звездчатой формы различной величины, плотных, слегка выступающих над поверхностью кожи.
Локализация: ягодицы, бедра, голени, руки. Внутри кровоизлияний — некроз с образованием дефектов и последующим отторжением некротических масс.
Вам может быть интересно прочитать:
Синдром хронической усталости
Длительный субфебрилитет
Частые обострения герпеса
Запись на консультацию:
Для онлайн консультации напишите сообщение на электронную почту: 😊immunolog@list.ru
Больше информации о консультации в разделе:


